PROJECT OVERVIEW
PROJECT DETAILS
- Category Hội chứng do đột biến lệch bội NST
Trisomy 18 (Hội chứng Edwards) - Định nghĩa, Triệu chứng, Chẩn đoán và Tuổi thọ
Nguồn: Geneticeducation
Thể tam nhiễm (Trisomy) là một trong những dạng bất thường số lượng nhiễm sắc thể phổ biến được báo cáo, trong đó Trisomy 21, Trisomy 18 và Trisomy 13 phổ biến hơn cả.
Đây là một dạng bất thường di truyền phổ biến xảy ra không rõ nguyên nhân hoặc do sự phân bố nhiễm sắc thể không đồng đều, không giống như các đột biến DNA di truyền khác, thể tam nhiễm không thể di truyền từ cha mẹ.
Bất thường di truyền có thể được phân loại thành: đột biến gen và đột biến nhiễm sắc thể.
Các biến đổi nhiễm sắc thể bao gồm bất thường số lượng nhiễm sắc thể và bất thường cấu trúc nhiễm sắc thể.
Nhiễm sắc thể là đơn vị Di truyền của sinh vật sống, trên đó có chứa các gen. Ở người, có 23 cặp nhiễm sắc thể (bộ NST lưỡng bội 2n), mỗi cặp gồm 2 chiếc có mặt trong hầu hết mọi tế bào của cơ thể, trừ tế bào mầm. Do đó, một tế bào có tổng số 46 nhiễm sắc thể.
Sự thay đổi trong số lượng nhiễm sắc thể sẽ tạo ra các thể lệch bội (Aneuploidy). Thể tam nhiễm là một dạng lệch bội, trong đó số lượng nhiễm sắc thể tăng thêm 1 chiếc (46 + 1 = 47). Thay đổi trong số lượng nhiễm sắc thể có thể gây ra các vấn đề sức khỏe nghiêm trọng.
Trong quá trình giảm phân của tế bào mầm, sự không phân ly dẫn đến phân bố không đồng đều của các nhiễm sắc thể gây ra hiện tượng thể tam nhiễm.
Trong bài viết này, chúng tôi sẽ nói về một trong những dạng thể tam nhiễm phổ biến được gọi là hội chứng Edwards – Trisomy 18.
Trisomy 18 là gì?
Trisomy 18, còn được gọi là hội chứng Edwards là một dạng sai lệch nhiễm sắc thể hiếm gặp và là một dạng bất thường di truyền bẩm sinh gây ra các vấn đề sức khỏe nghiêm trọng.
Năm 1960, John Hilton Edwards lần đầu tiên báo cáo về hội chứng này và từ đó người ta đã đặt tên cho Trisomy 18 theo tên của ông.
Cứ khoảng 7000 trẻ sơ sinh thì có 1 trẻ mắc Trisomy 18 trên toàn thế giới. Đáng buồn thay, trẻ sơ sinh mắc hội chứng Edwards thường sẽ mất trước hoặc ngay sau khi sinh.
Đây là loại thể tam nhiễm thường gặp thứ hai sau hội chứng Down.
Ký hiệu tế bào học Trisomy 18: 47, XX/XY, +18
Mức độ nghiêm trọng của bệnh phụ thuộc vào loại Trisomy 18 và dựa vào đó trẻ có thể mất sớm hoặc muộn hơn. Có ba loại Trisomy 18 bao gồm:
Trisomy 18 toàn phần (dạng thuần):
Là dạng Trisomy mà cả 3 NST số 18 đều xuất hiện trong tất cả các tế bào có nhân của cơ thể.
Trisomy 18 là một hội chứng bẩm sinh nghiêm trọng, em bé có thể mất trong thai kỳ ở hầu hết các trường hợp hoặc ngay sau khi sinh.
Đa số người mắc hội chứng Edward là thuộc dạng Trisomy 18 toàn phần.
Trisomy 18 một phần:
Ngoài sự hiện diện của 2 NST số 18 trong mỗi tế bào thì còn xuất hiện thêm một số phần của nhiễm sắc thể số 18 trên 1 NST khác (xảy ra do hiện tượng chuyển đoạn).
Mức độ nghiêm trọng của bệnh phụ thuộc vào phần nào của nhiễm sắc thể số 18 xuất hiện thêm trong các tế bào của thai nhi.
Những đứa trẻ mắc Trisomy 18 một phần có thể sống trong một khoảng thời gian hoặc đến tuổi trưởng thành với những vấn đề phức tạp về thể chất và tinh thần.
Trisomy 18 thể khảm:
Trong trường hợp thể khảm, hai nhóm tế bào khác nhau cùng xuất hiện trong một cá thể; một nhóm có ba nhiễm sắc thể số 18 và một nhóm có 2 nhiễm sắc thể số 18 bình thường.
Do đó, mức độ nghiêm trọng của bệnh phụ thuộc vào số lượng tế bào có 3 NST số 18.
Trẻ sơ sinh mắc thể nhẹ có số lượng tế bào bị ảnh hưởng ít hơn. 10% trẻ sơ sinh mắc Trisomy 18 có thể khảm và sống được đến tuổi trưởng thành.
Nguyên nhân của Trisomy 18:
Hội chứng Trisomy 18 không Di truyền xảy ra do sự kiện không phân ly của tế bào mầm.
Như đã nói ở trên, tất cả các tế bào cơ thể đều có 46 nhiễm sắc thể, ngoại trừ tế bào mầm chỉ chứa bộ nhiễm sắc thể đơn bội; 23 NST trong trứng và 23 NST trong tinh trùng kết hợp với nhau tạo nên bộ NST lưỡng bội (2n=46) của thai nhi.
Trong quá trình phân chia tế bào mầm – tại giảm phân 1 hoặc giảm phân 2, sự phân bố không đồng đều của nhiễm sắc thể tạo ra các tế bào mầm (giao tử) bất thường.
Người ta tin rằng nguồn gốc của thể tam nhiễm là từ người mẹ với hơn 90% trường hợp mắc Trisomy 18 toàn phần.
Triệu chứng bệnh:
Một số triệu chứng phổ biến của người mắc Trisomy 18:
- Cân nặng khi sinh thấp
- Đầu nhỏ
- Tai thấp
- Hàm và miệng tương đối nhỏ
- Hở khe vòm miệng
- Ngón tay nhỏ, kém phát triển; Bàn chân siết chặt
- Có vấn đề về hô hấp, tim, thận và các vấn đề với các cơ quan khác
- Nhiễm trùng phổi và đường tiết niệu (thường xuyên)
- Khuyết tật học tập, trí tuệ và tinh thần
- Cột sống cong
- Người nhỏ
Chẩn đoán Trisomy 18:
Siêu âm và karyotype (một loại xét nghiệm di truyền) thường được sử dụng như một công cụ chẩn đoán để sàng lọc Trisomy 18 trong đó karyotype được sử dụng để xác nhận kết quả trên siêu âm.
Ngoài ra, xét nghiệm di truyền thế hệ mới cũng được sử dụng để sàng lọc hội chứng này.
1) Siêu âm:
Phương pháp siêu âm được sử dụng như một phương pháp sàng lọc chính cho bất kỳ loại thể tam nhiễm (Trisomy) nào, kết quả sẽ được khẳng định bằng xét nghiệm di truyền.
Từ tuần thai thứ 10 đến 14, siêu âm có thể được sử dụng để tầm soát sơ bộ.
Nếu phát hiện bất kỳ nguy cơ nào thì thai phụ sẽ được chỉ định làm xét nghiệm di truyền.

Hình ảnh siêu âm của thai nhi mắc Trisomy 21.
2) Xét nghiệm Karyotype:
Là một dạng xét nghiệm phân tích nhiễm sắc thể, không phải xét nghiệm gen.
Đầu tiên, mẫu chọc dò dịch ối hoặc sinh thiết gai nhau được thu và gửi đến phòng xét nghiệm di truyền.
Chuyên gia di truyền sẽ nuôi cấy tế bào dịch ối để thu được các nhiễm sắc thể ở kỳ giữa và sau đó tiến hành xét nghiệm karyotype để tìm ra các sai lệch di truyền liên quan đến nhiễm sắc thể của thai nhi.
Sử dụng kỹ thuật nhuộm băng G hay nhuộm Giemsa có thể phát hiện các sai lệch nhiễm sắc thể (nếu có).
Karyogram được chuẩn bị bằng cách sử dụng sự trợ giúp của phần mềm máy tính giúp tìm kiếm các dị thường về số lượng hoặc cấu trúc nhiễm sắc thể liên quan đến nó.
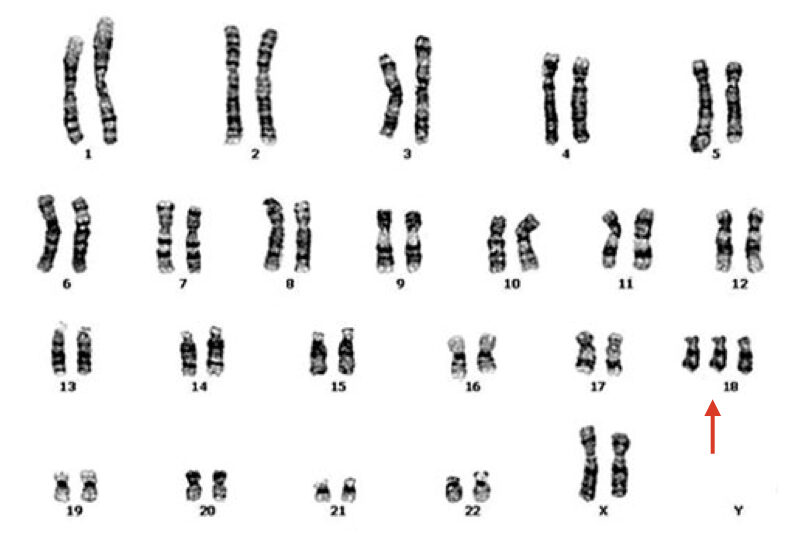
Hình: Nhiễm sắc thể đồ (Karyogram) điển hình của một bệnh nhân mắc Trisomy 18 được thực hiện bằng kỹ thuật nhuộm băng G.
Ngoài trisomy 18, các trisomy khác như trisomy 21 hoặc trisomy 13 cũng có thể được phát hiện bằng phương pháp này.
Tuy nhiên, đây là xét nghiệm xâm lấn nên có tiềm ẩn một vài nguy cơ cho mẹ và thai nhi như rò rỉ ối, viêm nhiễm, thai nhi bị tổn thương…
3) Sàng lọc trước sinh không xâm lấn (NIPT):
Ngày nay, các nhà khoa học đang sử dụng phương pháp không xâm lấn để sàng lọc Trisomy 18, hay còn được gọi là xét nghiệm DNA tự do của thai nhi trong máu mẹ (cffDNA).
Trong quá trình mang thai, có một lượng nhỏ DNA tự do của thai nhi lưu thông trong máu mẹ. Từ máu của người mẹ, DNA thai nhi được phân lập và làm giải trình tự gen thế hệ mới (NGS) để phát hiện Trisomy 18.
NIPT có thể được thực hiện sớm từ tuần thai thứ 9 với độ chính xác >99%.
Xem thêm về xét nghiệm sàng lọc trước sinh không xâm lấn NIFTY tại link sau đây: https://gentechlab.com.vn/service/sang-loc-truoc-sinh-khong-xam-lan/
Tuổi thọ:
Tuổi thọ trung bình của trẻ sơ sinh mắc Trisomy 18 toàn phần là 2 ngày đến 2 tuần. Hầu hết trẻ sơ sinh mất trong bụng mẹ hoặc ngay sau khi sinh.
Tuy nhiên, trẻ sơ sinh mắc Trisomy 18 thể khảm hoặc một phần có thể sống đến tuổi trưởng thành. Có tới 80% trẻ sơ sinh mắc hội chứng Edwards mất trong vòng 21 giờ.
5-10% trẻ sơ sinh mắc Trisomy 18 có thể sống sót sau 1 tuổi.
Điều thú vị là khoảng 80% trường hợp mắc Trisomy 18 là bé gái, nhưng tỷ lệ tử vong ở bé trai lại cao hơn.
Kết luận:
Không có phương pháp điều trị nào sẵn có cho Trisomy 18, do đó cần phải có các chương trình sàng lọc trước sinh để ngăn ngừa các bất thường Di truyền như Trisomy 18. Trisomy 18 không tuân theo bất kỳ quy luật di truyền cụ thể nào, do đó khả năng Di truyền của nó trong lần mang thai tiếp theo là không đáng kể.